Фибрилляция предсердий — клинические рекомендации по лечению, симптомы, классификация. Классификация фибрилляции предсердий и формы мерцательной аритмии Типы фибрилляции предсердий
Одними из самых распространенных нарушений ритма является мерцательные аритмии, в частности – фибрилляция предсердий (ФП).
Несмотря на то, что многие пациенты много лет живут с этим состоянием и не испытывают никаких субъективных ощущений, оно может спровоцировать такие серьезные осложнения, как тахиформу фибрилляции и тромбоэмболический синдром.
Заболевание поддается лечению, разработано несколько классов антиаритмических препаратов, которые подходят для постоянного приема и быстрого купирования внезапно возникшего приступа.
Фибрилляцией предсердий называют несогласованные возбуждения волокон миокарда предсердий с частотой от 350 до 600 в минуту . При этом не происходит полноценного предсердного сокращения.
Атриовентрикулярное соединение в норме блокирует чрезмерную предсердную активность и пропускает на желудочки нормальное число импульсов. Однако иногда возникает учащенное сокращения желудочков , воспринимаемое как тахикардия.
В патогенезе ФП основная роль отводится механизму micro-re-entry. Тахиформа заболевания значительно снижает сердечный выброс, обуславливая недостаточность кровообращения по малому и большому кругу.
Чем опасна фибрилляция предсердий? Неравномерность предсердных сокращений опасна формированием тромбов , особенно в ушках предсердий, и их отрывом.
Распространенность
Распространенность фибрилляции предсердий составляет 0,4%. Среди группы моложе 40 лет эта цифра – 0,1%, старше 60 лет – до 4% .
Известно, что у пациентов в возрастном промежутке от 75 лет вероятность обнаружения ФП составляет до 9%. По статистическим данным у мужчин заболевание встречается в полтора раза чаще, чем у женщин.
В основе заболевания лежит механизм повторного входа возбуждения в предсердные структуры. Это вызывается неоднородностью миокарда, воспалительными заболеваниями, фиброзированием, растяжением, перенесенными инфарктами.
Патологический субстрат не может нормально провести импульс , вызывая неравномерное сокращение миокарда. Аритмия провоцирует расширение камер сердца и недостаточность функции.
Классификация и различия видов, стадии
По клиническому течению выделяется пять видов фибрилляции предсердий. Их различают особенности появления, клиническое течение, податливость терапевтическим воздействиям.

- Впервые выявленная форма характеризуется первым в жизни возникновением фибрилляции предсердий. Устанавливается независимо от продолжительности и тяжести симптомов.
- При пароксизмальной фибрилляции длительность ограничивается 7 сутками. Эпизод самостоятельно прекращается чаще всего в ближайшие двое суток.
- Персистирующая форма самопроизвольно не заканчивается в течение 7 суток, требует проведения медикаментозного лечения или электроимпульсной кардиоверсии.
- Длительно персистирующая фибрилляция диагностируется при длительности заболевания больше одного года и при выбранном методе коррекции ритма.
- Постоянная форма характеризуется тем, что попытки восстановить синусовый ритм оказались безуспешными, и было принято решение сохранить ФП.
По частоте сокращения желудочков выделяют три формы фибрилляции предсердий:
- брадисистолическая , при которой ЧСС составляет менее 60 в минуту;
- при нормосистолической число сокращений в пределах нормы;
- тахисистолическая характеризуется частотой от 80 в минуту.
Причины возникновения и факторы риска
Возникновению нарушения ритма могут способствовать различные причины, включая внесердечные заболевания, врожденные патологические синдромы. Кроме того, возможны функциональные механизмы и наследственная предрасположенность.
Причины подразделяются на следующие группы:
- непостоянные причины : низкий уровень калия в крови, пониженное содержание гемоглобина в эритроците, открытые операции на сердце;
- длительно действующие : гипертония, ИБС, пороки сердца и клапанов, кардиомиопатия, амилоидоз и гемохроматоз сердца, воспалительные заболевания мышечной оболочки и перикарда, клапанных структур, миксома, синдром Вольффа-Паркинсона-Уайта;
- катехоламин-зависимая фибрилляция : провоцируют эмоциональные перегрузки, прием крепкого кофе и алкоголя;
- вагусиндуцированная : возникает на фоне сниженной частоты сердечных сокращений, часто ночью;
- генетические формы .
Факторами риска у молодых является увлечение вредными привычками, чрезмерное употребление кофеинсодержащих напитков и алкоголя, наркотиков, у пациентов более старшего возраста – перенесенные инфаркты миокарда, длительная артериальная гипертензия в анамнезе, наличие врожденных заболеваний сердца.
Симптомы и признаки
Клиника заболевания наблюдается в 70% случаев. Вызвана она недостаточностью кровоснабжения, которое сопровождает головокружение, общую слабость.

Тахиформа фибрилляции предсердий характеризуется учащенным сердцебиением и пульсом, ощущением перебоев в работе сердца, страхом. При возникновении тромботических масс в предсердиях возникает тромбоэмболический сидром.
Тромб из правого предсердия попадает в правый желудочек и легочной ствол, соответственно попадает в сосуды, питающие легкие. При закупорке крупного сосуда возникает одышка и затруднение дыхания .
Из левого предсердия тромб по большому кругу кровообращения может попасть в любой орган, включая мозг (в этом случае будет клиника инсульта), нижние конечности (перемежающая хромота и острые тромбозы).
Пароксизмальная форма характеризуется внезапностью возникновения, появляется одышка, учащенное сердцебиение с перебоями, неритмичность работы сердца, боли в груди. Больные предъявляют жалобы на острую нехватку воздуха.
Нередко возникает головокружение, ощущение слабости. Иногда случаются обмороки.
При постоянной или персистирующей форме симптоматика (ощущение неправильного сердцебиения) возникает или усугубляется при выполнении какой-либо физической нагрузки. Клиническая картина сопровождается выраженной одышкой.
Больше о фибрилляции предсердий и тактике его устранения смотрите на видео с врачом:
Клиническое и инструментальное исследование
При осмотре и аускультации обнаруживают неритмичность пульса и ритма сердца . Определяется разница между сердечными сокращениями и пульсом. Лабораторные анализы необходимы для установления этиологии заболевания.
Подтверждается диагноз методом .
ЭКГ-признаки фибрилляции предсердий : вместо зубцов Р регистрируются волны fс частотой 350-600 в минуту, которые особенно хорошо видны во II отведении и первых двух грудных. При тахиформе наряду с волнами будут снижено расстояние между комплексами QRS.
Вот как выглядит фибрилляция предсердий на ЭКГ:

При непостоянной форме показано , которое позволит выявить приступы фибрилляции предсердий.
Для стимуляции возможной активности миокарда применяют чреспищеводную стимуляцию, внутрисердечное ЭФИ . Всем пациентам необходимо проведение эхокардиографии для установления гипертрофических процессов камер сердца, выявление фракции выброса.
Дифференциальная диагностика
ФП от синусового ритма помимо предсердных волн отличают разные расстояния между желудочковыми комплексами, отсутствие зубца Р.
При возникновении вставочных комплексов требуется диагностика с желудочковыми экстрасистолами. При интервалы сцепления равны между собой, имеется неполная компенсаторная пауза, на фоне – нормальный синусовый ритм с зубцами Р.
Неотложная помощь при пароксизме фибрилляции предсердий заключается в прекращении действия и лечении причины, вызвавшей заболевание, и госпитализации в кардиологический стационар, для купирования приступа используется тактика лекарственного восстановления ритма — 300 мг кордарона внутривенно.
Тактика терапии
Как лечить фибрилляцию предсердий? Показаниями для госпитализации являются:
- впервые возникшая, пароксизмальная форма менее 48 часов;
- тахикардия более 150 ударов в минуту, понижение артериального давления;
- левожелудочковая или коронарная недостаточность;
- наличие осложнений тромбоэмболического синдрома.
Тактика лечения разных форм фибрилляции предсердий — пароксизмальной, персистирующей и постоянной (перманентной):

Узнайте больше о заболевании и распространенном радиочастотном методе его устранения из видео-ролика:
Реабилитация
Зависит от заболевания, повлекшего за собой возникновение ФП. После нарушений ритма на фоне перенесенного инфаркта миокарда после стационарного этапа показано долечивание в кардиологических санаториях продолжительностью до 21 дня.
Наиболее важным является поддержание нормальной частоты сердечных сокращений и предотвращение тромбоэмболий.
Прогноз, осложнения и последствия
По статистическим данным, ФП увеличивает смертность в полтора раза . Риск возникновения сердечно-сосудистой патологии на фоне имеющегося нарушения ритма возрастает в два раза.

Для улучшения прогноза необходимо своевременно выявлять и лечить заболевание , принимать поддерживающую терапию по назначению врача.
Наиболее серьезные осложнения составляют тромбоэмболические, особенно – ишемический инсульт. В возрастной группе 50-60 лет он риск составляет 1,5%, а старше 80 лет достигает 23%.
При присоединении ФП к имеющимся у пациента риск мозговых нарушений увеличивается в 5 раз.
Предотвращение рецидивов и меры профилактики
Первичная профилактика ФП применяется при перенесенных очаговых заболеваниях миокарда и при открытых операция на сердце. Необходимо устранить факторы риска сердечно-сосудистых заболеваний : лечить гипертонию, снижать вес, отказываться от курения, жирной пищи. Также следует ограничивать потребление крепкого кофе, алкогольных напитков.
Для предотвращения рецидивов и осложнений следует ежедневно применять прописанную антиаритмическую терапию, следовать указаниям врача. Очень важно , уровень МНО.
При соблюдении всех предписаний и устранении факторов риска прогноз благоприятный . Необходимо тщательно профилактировать тромбоэмболические осложнения, принимать антикоагулянты, следить за частотой сердечный сокращений.
Фибрилляция предсердий (ФП) - хаотическое, нескоординированное сокращение миокарда предсердий с частотой свыше 400 в мин. При такой частоте фактически отсутствует какое-либо полноценное сокращение предсердий - они просто фибриллируют, мерцают, а их механическая функция по активному изгнанию крови равна нулю.
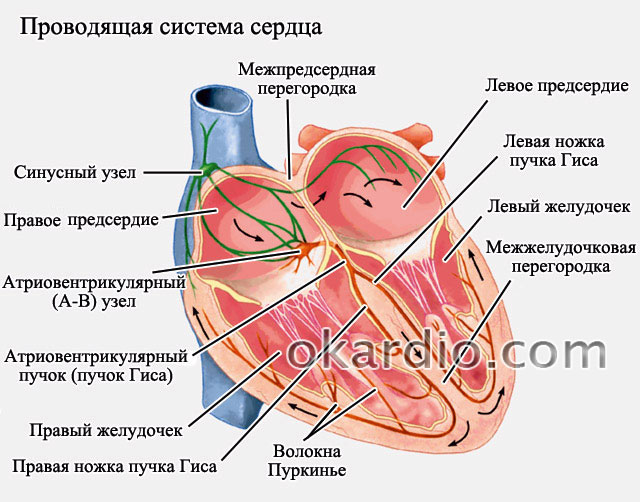
Для наглядности кратко упомяну некоторые особенности сердечной анатомии и физиологии. В норме электрическое возбуждение в сердце генерируется в специализированном месте правого предсердия, называемым синусовым узлом. От него возбуждение распространяется по проводящей системе к предсердному миокарду (происходит электромеханическое сопряжение и предсердия сокращаются), затем к атриовентрикулярному (АВ) соединению и, наконец, к желудочкам (происходит электромеханическое сопряжение и желудочки сокращаются). В АВ-соединение электрический импульс "задерживается" на какую-то долю секунды, благодаря чему сначала сокращаются предсердия, затем желудочки (рис.1).
рис.1
К ровь притекает к сердцу по двум крупным полым венам, впадающие в правое предсердие. Из правого предсердия кровь поступает в правый желудочек, затем в легочную артерию; ветви легочной артерии разветвляются в паренхиме легких - кровь обогащается кислородом и освобождается от углекислого газа. Оксигенированная кровь из легких по легочным венам поступает в левое предсердие, затем в левый желудочек, из которого выбрасывается в аорту и ее ветви - кровь поступает ко всем органам и тканям (рис.2,3).


При фибрилляции предсердий отсутствует эффективное сокращение (систола) предсердий и кровь от них к желудочкам поступает по принципу разности градиентов давления. На ЭКГ сокращение предсердий представлено зубцом Р, сокращение желудочков - комплексом QRS . При синусовом ритме за каждым предсердным зубцом Р следует желудочковый комплекс QRS (рис.4).

При фибрилляции предсердий перед желудочковыми комплексами отсутствуют зубцы Р, поскольку предсердия не сокращаются (рис.5).

Как сказано выше, от предсердий к желудочкам электрический импульс поступает через так называемое АВ-соединение, в котором импульс на долю секунды задерживается. При фибрилляции предсердий АВ-соединение "атакуется" огромным количеством хронологически неупорядоченных импульсов, в связи с чем к желудочкам электрическая импульсация поступает часто и асинхронно. Поэтому желудочки сокращаются нерегулярно и, как правило, часто (рис.5).
- нейрогенной предсердной экстрасистолии как триггера, имеющего врожденные предпосылки .
В зависимости от характера клинического течения, различают 2 варианта идиопатической ФП: вагусный и адренергический.
| вагус-зависимая ФП (~ 80%) | адренергическая ФП (~ 20%) |
| несколько чаще у мужчин | любой пол |
| нет заболевания сердца | может быть заболевание сердца |
| возникает в покое, ночью, в предутренние часы | возникает днем |
| провоцируется перееданием, хронической гиподинамией, алкоголем, метеоризмом, запорами, избыточным весом, старением; при скользящей грыже пищеводного отверстия диафрагмы - резкими движениями туловища, наклонами | провоцируется физическими и эмоциональными нагрузками, стрессом |
| срыву ритма предшествует прогрессирующая синусовая брадикардия | срыву ритма предшествует учащение ритма (синусовая тахикардия ) |
| профилактический эффект антиаритмических средств - низкий | профилактический эффект антиаритмических средств - высокий |
| возможная психодинамика: "экзистенциальный вакуум" | возможная психодинамика: "нарциссический гнев" |
| д исплазия соединительной ткани может быть причиной аритмии | д исплазия соединительной ткани не может быть причиной аритмии |
Важно понять, что когда-то начавшись по одному из 2 указанных путей, в дальнейшем у большинства пациентов пароксизмы ФП возникают вне очевидной связи с чем-либо. В итоге, у лиц с многолетним стажем идиопатической пароксизмальной ФП этиологическая структура приступов аритмии выглядит примерно так:

1- смешанная ФП
2- адренергическая ФП
3- вагусная ФП
Под смешанной ФП понимают приступы мерцательной аритмии, возникающие без видимых причин (и в покое и при нагрузке). Некоторые исследователи такую ФП называют нейрогенной , подчеркивая тем самым, что она провоцируется психическими перенапряжениями, порой, незначительными.
У лиц старше 40-45 лет сочетание следующих факторов чаще всего приводит к будто идиопатической фибрилляции предсердий: артериальная гипертония (главным образом, мягкая и/или бессимптомная) + избыточный вес (необязательно до степени ожирения) + малоподвижный образ жизни + скользящая или постоянная грыжа пищеводного отверстия диафрагмы, или недостаточность кардии пищевода, или рефлюкс-эзофагит (в том числе бессимптомный).
Идиопатическая (беспричинная) фибрилляция предсердий, возникающая у как будто здорового человека, чаще всего дебютирует по вагусному механизму. Что это такое? Для начала вкратце рассмотрим анатомию блуждающего нерва (вагуса). Два блуждающих нерва (правый и левый) берут начало от головного мозга; спускаются вниз в глубине анатомических структур шеи; достигая средней трети пищевода, оба нерва переплетаются друг с другом, отдают ветви к сердцу; далее волокна вагуса идут вниз вдоль пищевода, проходят через пищеводное отверстие диафрагмы и оказываются в брюшной полости; в брюшной полости блуждающий нерв густо разветвляется в разных органах (рис.17,18).
 рис.17
рис.17
 рис.18
рис.18
Таким образом, вагус иннервирует гортань, трахею, пищевод, легкие, часть сердца и почти все органы брюшной полости. С точки зрения клинической кардиологии наиболее важным является прохождение вагуса через пищеводное отверстие диафрагмы (рис.19). В месте прохождения через это отверстие пищевод крепится к диафрагме посредством связок.
 рис.19
рис.19
Это наиболее уязвимое место блуждающего нерва в плане его сдавления и раздражения. Основным заболеванием, которое провоцирует раздражение вагуса является грыжа пищеводного отверстия диафрагмы (ГПОД) - когда часть брюшного отдела пищевода или даже верхняя часть желудка оказываются в грудной полости (рис.20,21).
 рис.20
рис.20
 рис.21
рис.21
Причины грыжи пищеводного отверстия диафрагмы:
Возрастные изменения диафрагмы, связочного аппарата пищевода
Многочисленные причины, связанные с повышением давления внутри брюшной полости ( подъем тяжестей, приступы кашля, хронические запоры, ожирение, беременность и т. д.)
Слабость (неполноценность) связочного аппарата пищевода и желудка на фоне дисплазии соединительной ткани ,
Р ефлекторные сокращения пищевода, возникающие на фоне язвенной болезни желудка, рефлюкс-эзофагита, холецистита
Это 4 наиболее частые причины!
Р асслабление диафрагмы из-за травматического или воспалительного повреждения диафрагмального нерва (очень редкая причина)
Врожденные предпосылки (врожденные грыжи пищеводного отверстия диафрагмы у детей; ф ормирование врожденного грыжевого мешка из-за несвоевременного заращения диафрагмы; н едоразвитие диафрагмы в месте, охватывающего пищеводное отверстие, из-за чего оно оказывается расширенным ) , облегчающие возникновение грыжи.
Распространенность ГПОД высокая: среди лиц старше 60 лет она диагностируется у каждого третьего! ГПОД бывает скользящая, когда выпячивание происходит ситуационно под воздействием провоцирующих факторов и постоянная. Сдавление (раздражение) вагуса при скользящей или постоянной ГПОД приводит к возникновению рефлексов на сердце, в результате которых возникают сердечные аритмии. Вагус иннервирует только структуры предсердий, поэтому вагусные аритмии исключительно предсердные (предсердная экстрасистолия, предсердная тахикардия, мерцательная аритмия). ГПОД - заболевание гастроэнтерологическое, однако, примерно у 1/3 больных с данной патологией гастроэнтерологических симптомов (боль в подложечной области, жжение за грудиной, изжога, отрыжка) нет вообще, а присутствуют только рефлекторные аритмии: симптомные или асимптомные.
Иногда смещение желудка не достигает степени "грыжевыпячивания", однако даже этого бывает достаточно для запуска вагусных рефлексов.
Таким образом, основным феноменом вагус-зависимой фибрилляции предсердий является ее первопричинность в органе, имеющим с сердцем общую иннервацию. В абсолютном большинстве случаев таким "органом" оказывается место анатомического соприкосновения пищевода, желудка и диафрагмы.
Говоря об избыточном воздействии вагуса на сердце, мы подразумеваем, что оно создает в предсердиях зоны замедленного, неоднородного электрического проведения, то есть формирует субстрат для аритмии. Сначала появляется экстрасистолия (экстрасистолический период может длиться годами), впоследствии, если вагус продолжает раздражаться, возникают пробежки предсердной тахикардии; наконец, когда предсердия длительно подвергаются вагусным влияниям, возникает возможность для поддержания в предсердиях фибрилляции.
ГПОД надежно диагностируется посредством рентгеноскопии пищевода; однако, если грыжа скользящая, то она будет видна только при одновременном проведении провокационных проб, увеличивающих внутрибрюшное давление. Косвенные признаки ГПОД иногда можно обнаружить с помощью обычной ФГДС. Порой достаточно минимального и кратковременного "скольжения" грыжи (например, в момент резкого поворота туловища), чтобы "вдруг" запустилась фибрилляция предсердий.
В агус-зависимая ФП возникает не только из-за ГПОД - это ведущая причина, но есть другие: недостаточность кардии, рефлюкс-эзофагит (в том числе, эндоскопически-негативный), холецистокардиальный синдром (заболевания желчного пузыря - дискинезия, камни, воспаление - могут провоцировать рефлекторную вагусную экстрасистолию). Иногда причины избыточной вагусной импульсации установить не удается. Как правило, в подобных случаях имеет место возрастная инволюция связочного аппарата пищевода, когда даже абсолютно привычные телодвижения (подъем с постели, наклон, переход в горизонтальное положение) провоцируют некоторое смещение пищевода и как следствие - раздражение вагуса.
В лечении вагусной ФП важным является гастроэнтерологическая коррекция (медикаментозная и немедикаментозная), направленная на уменьшение вагусных рефлексов и модификация образа жизни. Основной "философский" посыл вагус-зависимой ФП: вы и ваше сердце детренированны!
После успешной операции РЧА в течение 2-3 месяцев существует повышенный риск рецидива фибрилляции предсердий. Однако пароксизмы аритмии, возникающие в этот временной интервал, не являются отражением неэффективности операции. Вероятность фибрилляции предсердий высока за счет того, что для формирования полноценной рубцовой ткани на месте аблационных воздействий необходимо время; кроме того, ранние рецидивы объясняются постепенно развивающимся феноменом обратного ремоделирования предсердного миокарда. Нередко, спустя 2-3 месяца пароксизмы фибрилляции предсердий спонтанно прекращаются, то есть имеет место отсроченное "излечение". В связи с этим был введен специальный термин "слепой период" - время в течение которого оценка эффективности операции не проводится. Возникающие в этот период пароксизмы не являются показанием для немедленной повторной абляции, а купируются медикаментозной или электрической кардиоверсией. Рецидивы фибрилляции предсердий, возникающие после окончания "слепого периода" (по данным разных авторов он длится до 2-4-х месяцев), отражают неэффективность операции РЧА.
Иногда пароксизмальная ФП приобретает столь упорное течение - частые срывы ритма, требующие госпитализации - что у курирующего врача возникает резонное желание перевести аритмию больного в постоянную форму. Подобный маневр обеспечит приемлемое качество и, главное, продолжительность жизни, поскольку посредством медикаментов удается нивелировать все риски, возникающие при постоянной ФП. Вместе с тем, ФП может стать постоянной только в том случае, когда ремоделирование предсердного миокарда достигает некоего критического уровня.
В других случаях, а речь прежде всего идет об , когда нет очевидного триггера аритмии, пароксизмы ФП будут спонтанно восстанавливаться без какой-либо тенденции к закреплению. В такой ситуации медикаменты лишь ускоряют восстановление синусового ритма - не более. Иногда ФП может пребывать в пароксизмальной форме десятилетия без склонности переходить в постоянную форму. Важно понимать, что развитие постоянной ФП отражает прогрессирование основного заболевания/состояния, способствовавшего изначально манифесту аритмии: сахарный диабет, малоконтролируемая артериальная гипертония, ожирение, старение, постинфарктная сердечная недостаточность и др. Наступает такой момент, когда удержать ритм становиться просто невозможно, поскольку профибрилляторные клинические состояния приводят к необратимому анатомическому ремоделированию предсердий.
Если нет очевидного заболевания, спровоцировавшего ФП, то аритмия может весьма длительно пребывать в пароксизмальном варианте. Здесь 2 выхода: или все-таки подобрать антиаритмическую терапию, или решить вопрос об РЧА.
Условным индикатором, свидетельствующем о характере ближайшего течения ФП, является размер левого предсердия по данным УЗИ сердца. Его размер менее 4,5 см у мужчин говорит о высокой вероятности пароксизмального течение заболевания без склонности перехода в постоянную форму. У женщин размер-ориентир левого предсердия - меньше 4,3 см.
Когда у больного с пароксизмальной ФП ритм восстанавливается только с помощью медикаментозной или электрической кардиоверсии, это означает одно - в обозримом будущем, при очередном пароксизме, синусовый ритм уже не восстановится, несмотря на терапевтическое воздействие из вне.
Дата публикации статьи: 13.11.2016
Дата обновления статьи: 06.12.2018
Фибрилляция предсердий (сокращенно ФП) – это наиболее распространенный вид аритмии среди всех нарушений ритма сердца.
Для правильной и эффективной работы сердца ритм задается синусовым узлом. Это участок, откуда в норме выходит сигнал сердцу сокращаться (то есть возникает импульс). При фибрилляции предсердий сокращения (не импульсы) хаотичны и исходят из разных участков предсердия. Частота этих сокращений может достигать нескольких сотен в минуту. В норме частота сокращений составляет от 70 до 85 ударов в минуту. Когда импульсы проходят на желудочки сердца – частота их сокращения также возрастает, что вызывает резкое ухудшение состояния.
Схема проведения импульсов

Когда частота сокращений сердца высокая (выше 85 ударов в минуту) – то говорят о тахисистолической форме фибрилляции предсердий. Если частота невысокая (ниже 65 – 70 ударов в минуту) то говорят о брадисистолической форме. В норме частота частота сердечных сокращений должна быть 70–85 ударов в минуту – в этой ситуации говорят о нормосистолической форме фибрилляции.
Мужчины болеют чаще, чем женщины. С возрастом риск развития ФП увеличивается. В 60 лет эту проблему обнаруживают у 0,5% всех людей, которые обращаются к врачу, а после 75-летнего возраста аритмию выявляют у каждого десятого человека.
Этой болезнью занимается врач-кардиолог, кардиохирург или аритмолог.
Согласно официальным данным, представленным в Рекомендациях Российских Кардиологов от 2012 года, фибрилляция предсердий и мерцательная аритмия – идентичные понятия.
Чем опасна фибрилляция?
Когда сокращения хаотичны, то кровь задерживается в предсердиях дольше. Это приводит к образованию тромбов.
Из сердца выходят крупные кровеносные сосуды, которые несут кровь к мозгу, легким и всем внутренним органам.
- Образовавшиеся тромбы в правом предсердии по крупному легочному стволу попадают в легкие и приводят к .
- Если тромбы образовались в левом предсердии, то с током крови через сосуды дуги аорты попадают в головной мозг. Это приводит к развитию инсульта.
- У пациентов с мерцанием предсердий риск развития мозгового инсульта (острого нарушения мозгового кровообращения) в 6 раз выше, чем без нарушений ритма.
 Образование тромба в левом предсердии приводит к инсульту
Образование тромба в левом предсердии приводит к инсульту
Причины патологии
Причины принято делить на две большие группы:
Сердечные.
Несердечные.
Редко, при генетической предрасположенности и аномалии развития проводящей системы сердца, эта патология может быть самостоятельным заболеванием. В 99% случае фибрилляция предсердий не является самостоятельной болезнью или симптомом, а возникает на фоне основной патологии.
1. Сердечные причины
В таблице показано, как часто у пациентов с ФП встречается сердечная патология:
Среди всех пороков, чаще мерцательную аритмию выявляют при митральных или многоклапанных пороках сердца. Митральный клапан – это клапан, который соединяет левое предсердие и левый желудочек. Многоклапанные пороки – это поражение нескольких клапанов: митрального и (или) аортального и (или) трикуспидального.
 Митральный порок сердца
Митральный порок сердца
Также причиной могут быть сочетания заболеваний. Например, пороки сердца могут сочетаться с ишемической болезнью сердца (коронарной болезнью, стенокардией) и артериальной гипертонией (повышенным артериальным давлением).
Состояние после кардиохирургических операций может вызывать фибрилляцию предсердий, т. к. после операции может происходить:
Изменение внутрисердечной гемодинамики (например, был плохой клапан – имплантировали хороший, который стал работать правильно).
Нарушение электролитного баланса (калий, магний, натрий, кальций). Электролитный баланс обеспечивает электрическую стабильность клеток сердца
Воспаление (из-за швов на сердце).
2. Несердечные причины
Употребление алкоголя может влиять на риск возникновения патологии фибрилляция предсердий. В исследовании, которые провели американские ученные в 2004 году, показано, что при увеличении дозы алкоголя более 36 грамм в сутки риск развития фибрилляции предсердий возрастает на 34%. Интересно и то, что дозы алкоголя ниже этой цифры не влияют на развития ФП.
Вегетососудистая дистония – это комплекс функциональных расстройств нервной системы. При этой болезни встречается часто пароксизмальная аритмия (описание видов аритмии – в следующем блоке).
Классификация и симптомы ФП
Существует много принципов классификаций ФП. Самая удобная и общепринятая – классификация, основанная на продолжительности фибрилляции предсердий.
* Пароксизмы – это приступы, которые могут возникать и купироваться спонтанно (то есть самостоятельно). Частота приступов индивидуальная.
Характерные симптомы
У всех видов фибрилляций симптомы схожи. Когда на фоне основного заболевания возникает фибрилляция предсердий, то чаще всего пациенты предъявляют следующие жалобы:
- Сердцебиение (частый ритм, но при брадисистолической форме частота сердечных сокращений, наоборот, низкая – меньше, чем 60 ударов в минуту).
- Перебои («замирание» сердца и далее следует ритм, который может быть частый или редкий). Частый ритм − более 80 ударов в минуту, редкий − менее 65 ударов в минуту).
- Одышка (учащенное и затрудненное дыхание).
- Головокружение.
- Слабость.
Если фибрилляция предсердий существует длительное время, то развиваются отеки на ногах, к вечеру.
Диагностика
Диагностика фибрилляции предсердий не вызывает сложностей. Диагноз устанавливают на основании ЭКГ. Для уточнения частоты приступов и сочетания с другими нарушениями ритма проводят специальное (мониторинг ЭКГ в течение суток).
 Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
Биение сердца на электрокардиограмме. Нажмите на фото для увеличения
 С помощью ЭКГ диагностируют фибрилляцию предсердий
С помощью ЭКГ диагностируют фибрилляцию предсердий
Лечение фибрилляции предсердий
Лечение направлено на устранение причины и (или) предотвращение осложнений. В части случаев удается восстановить синусовый ритм, то есть вылечить фибрилляцию, но также бывает, что ритм восстановить нельзя – в таком случае важно нормализовать и поддерживать работу сердца, предотвратить развитие осложнений.
Чтобы успешно лечить ФП нужно: устранить причину, вызвавшую нарушения ритма, знать размеры сердца и длительность мерцания.
При выборе того или иного метода лечения сначала определяют цель (зависит от конкретного состояния пациента). Это очень важно, так как от этого будут зависеть тактика и комплекс мероприятий.
Первоначально доктора назначают медикаментозное лечение, при неэффективности − электроимпульсную терапию.
Когда не помогает медикаментозная терапия, электроимпульсная, то доктора рекомендуют (специальное лечение с помощью радиоволн).
Медикаментозное лечение
Если ритм можно восстановить, то врачи приложат все усилия для этого.
Лекарства, которые используют для лечения ФП, представлены в таблице. Эти рекомендации являются общепринятыми для купирования нарушении ритма по типу мерцания предсердий.
Электроимпульсная терапия
Иногда лечение при помощи лекарств (внутривенных или таблеток) становится неэффективно, и ритм восстановить не удается. В такой ситуации проводят электроимпульсную терапию – это метод воздействия на сердечную мышцу разрядом электрического тока.
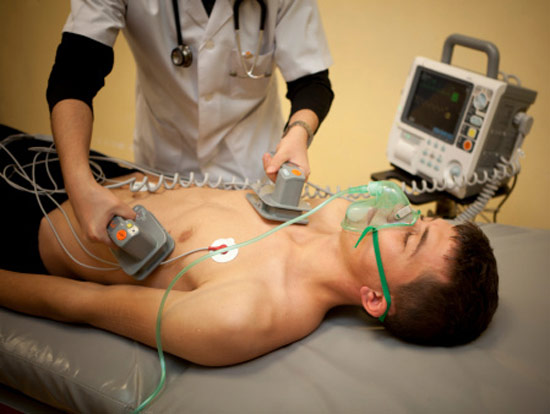 Электроимпульсная терапия
Электроимпульсная терапия
Различают наружную и внутреннюю методики:
Наружная проводится через кожу и грудную клетку. Иногда этот метод называют кардиоверсией. Фибрилляция предсердий купируется в 90% случаев, если лечение начато своевременно. В кардиохирургических стационарах кардиоверсия очень эффективная и часто применяется при пароксизмальной аритмии.
Внутренняя. В полость сердца через крупные вены шеи или в области ключицы вводят тонюсенькую трубочку (катетер). По этой трубочке проводят электрод (похож на проводок). Процедура происходит в операционной, где под контролем рентгенографии, врач на мониторах может визуально оценить, как правильно сориентировать и установить электрод.
Далее при помощи специальной аппаратуры, изображенной на рисунке, наносят разряд и смотрят на экран. На экране врач может определить характер ритма (восстановился синусовый ритм или нет). Персистирующая форма фибрилляции предсердий – наиболее частый случай, когда врачи применяют эту методику.
Радиочастотная абляция
Когда все методики неэффективны, а фибрилляция предсердий значительно ухудшает жизнь больного, то рекомендуют устранение очага (который задает неправильный ритм сердцу) который ответственный за повышенную частоту сокращений – радиочастотную абляцию (РЧА) – лечение с помощью радиоволн.
 Радиочастотная абляция
Радиочастотная абляция
После устранения очага ритм может быть редким. Поэтому РЧА можно сочетать с имплантацией искусственного водителя ритма – кардиостимулятора (небольшого электрода в полость сердца). Ритм сердцу через электрод будет задавать кардиостимулятор, который устанавливают под кожу в область ключицы.
Насколько эффективен этот метод? Если РЧА провели пациенту с пароксизмальной формой ФП, то в течение года синусовый ритм удерживается у 64–86% (данные 2012 года). Если была персистирующая форма, то фибрилляция предсердий возвращается в половине случаев.
Почему не всегда удается восстановить синусовый ритм?
Основная причина, когда не получится восстановить синусовый ритм – размеры сердца и левого предсердия.
Если по УЗИ сердца установлен размер левого предсердия до 5,2 см, то в 95% восстановление синусового ритма возможно. Об этом сообщают аритмологи и кардиологи в своих публикациях.
Когда размер левого предсердия больше 6 см, то восстановление синусового ритма невозможно.
 На УЗИ сердца видно, что размер левого предсердия больше 6 см
На УЗИ сердца видно, что размер левого предсердия больше 6 см
Почему так происходит? При растяжении этого отдела сердца в нем возникают некоторые необратимые изменения: фиброз, дегенерация миокардиальных волокон. Такой миокард (мышечный слой сердца) не только не способен удержать на секунды синусовый ритм, но и, как считают кардиологи, не должен это делать.
Прогноз
Если ФП диагностирована своевременно, и больной соблюдает все рекомендации врача, то шансы восстановить синусовый ритм высоки – более 95%. Речь идет о ситуациях, когда размеры левого предсердия не более 5,2 см, а у больного – впервые диагностированная аритмия или пароксизм фибрилляции предсердий.
Синусовый ритм, который удается восстановить после РЧА у пациентов с персистирующей формой, сохраняется в течение года в 50% случаев (из всех больных, которым была выполнена операция).
Если аритмия существует несколько лет, например, более 5 лет, а сердце имеет «большие» размеры, то рекомендации врачей − медикаментозное лечение, которое поможет работе такого сердца. Ритм восстановить не удастся.
Качество жизни пациентов с ФП можно улучшить, если следовать рекомендованному лечению.
Если причиной является алкоголь и курение, то бывает достаточно устранить эти факторы, чтобы ритм нормализовался.
© Использование материалов сайта только по согласованию с администрацией.
Фибрилляция предсердий - это разновидность аритмии, при которой предсердия сокращаются с частотой 350-700 в минуту, но только часть импульсов доходит до желудочков, что создает предпосылки для их дискоординированной деятельности и выражается в нерегулярности пульса.
Фибрилляцию предсердий считают одним из самых частых вариантов нарушения ритма сердца. Она встречается повсеместно, преимущественно среди людей зрелого и пожилого возраста, причем с годами вероятность аритмии только увеличивается. Патология имеет не только большое социально-медицинское значение ввиду высокого риска тяжелых осложнений и смерти, но и экономическое, так как требует существенных материальных затрат на профилактику и лечение.
По данным статистики, фибрилляция предсердий составляет до 2% всех аритмий сердца, причем число пациентов постоянно растет в связи с общим старением населения планеты. К возрасту 80 лет распространенность фибрилляции предсердий достигает 8% , а у мужчин патология проявляется раньше и чаще, нежели у лиц женского пола.
Фибрилляция предсердий очень часто осложняет хроническую сердечную недостаточность, которая, в свою очередь, поражает большинство людей с ишемической болезнью сердца. По меньшей мере четверть больных хронической недостаточностью кровообращения уже имеют установленный диагноз фибрилляции предсердий. Сочетанное действие этих заболеваний обусловливает взаимное утяжеление течения, прогрессирование и серьезный прогноз.
Другое общеупотребимое название фибрилляции предсердий - мерцательная аритмия , оно более распространено среди больных, но и специалисты-медики тоже им активно пользуются. Накопленный опыт лечения этой патологии позволяет не только устранять аритмию, но и своевременно проводить профилактику пароксизмов фибрилляции предсердий и их осложнений.

упорядоченное формирование импульсов в синусовом узле, запускающих середчное сокращение в норме (слева) и хаотичная электрическая активность при мерцательной аритмии (справа)
Диагностика и ЭКГ-признаки фибрилляции предсердий
При подозрении на фибрилляцию желудочков, даже если приступ имел место только со слов пациента, а к моменту осмотра прекратился, положено провести тщательное обследование . Для этого врач подробно расспрашивает о характере жалоб и симптомов, времени их появления и связи с нагрузками, выясняет, страдает ли пациент какой-либо другой сердечной или иной патологией.
Обследования при подозрении на фибрилляцию желудочков могут быть проведены в амбулаторных условиях, хотя при первичном пароксизме «скорая» предпочтет доставить больного в стационар после снятия кардиограммы, которая подтвердит наличие аритмии.
Фибрилляция предсердий на ЭКГ имеет ряд характерных признаков:
- Исчезновение зубца Р вследствие отсутствия скоординированных сокращений предсердий;
- Волны f, характеризующие сокращения отдельных волокон и имеющие непостоянную величину и форму;
- Разные по продолжительности интервалы RR при не измененном желудочковом комплексе.

Для подтверждения фибрилляции предсердий хотя бы в одном отведении кардиограммы должны быть типичные изменения . Если на момент прохождения исследования приступ прекратился, то больному предложат пройти суточное мониторирование.
Эхокардиография позволяет обнаружить пороки клапанов, внутрипредсердные тромбы, очаги структурных изменений в миокарде. Помимо исследований сердца, показаны анализы на гормоны щитовидной железы, функцию печени и почек, .
Видео: урок по ЭКГ при несинусовых аритмиях, фибрилляциях и трепетаниях
Принципы лечения фибрилляции предсердий
При планировании лечения фибрилляции предсердий перед врачом стоит выбор: попытаться добиться возвращения правильного ритма либо сохранить аритмию, но с нормальной частотой сердцебиений. Последние исследования показывают, что оба варианта лечения хороши, а контроль пульса даже при наличии аритмии способствует улучшению показателей выживаемости и уменьшению частоты тромбоэмболий в качестве осложнений.
Лечение больных с фибрилляцией предсердий преследует цель устранить негативную симптоматику аритмии и предупредить тяжелые осложнения. На сегодняшний день приняты и используются две стратегии ведения больных:
- Контроль ритма сердца - восстановление синусового ритма и медикаментозная профилактика рецидивов аритмии;
- Контроль ЧСС (частоты сердечных сокращений) - аритмия сохраняется, но ЧСС урежается.
Всем лицам с установленным диагнозом аритмии вне зависимости от выбранной стратегии проводят антикоагулянтную терапию для п рофилактики тромбообразования в предсердиях, риск которого весьма высок при фибрилляции предсердий, как перманентной, так и в период пароксизма. Исходя из проявлений аритмии, возраста, сопутствующей патологии в индивидуальном порядке составляется план лечения. Это может быть кардиоверсия, медикаментозное поддержание целевой частоты пульса, обязательна профилактика повторных эпизодов фибрилляции и тромбоэмболического синдрома.
Антикоагулянтная терапия
Фибрилляция предсердий сопровождается чрезвычайно высоким риском тромбообразования с эмболией по большому кругу и проявлением опаснейших осложнений, в частности - эмболического инсульта, поэтому очень важно назначить антикоагулянтную терапию - , прямого или непрямого действия.
Показаниями к назначению антикоагулянтов считаются:

Антикоагулянтная терапия включает:
- Антикоагулянты непрямого действия - варфарин, прадакса - назначаются длительно под контролем коагулограммы (МНО обычно 2-3);
- Антиагреганты - ацетилсалициловую кислоту (тромбо асс, аспририн кардио и др.) в дозе 325 мг, дипиридамол;
- Низкомолекулярные гепарины - применяются в острых ситуациях, перед кардиоверсией, сокращают сроки пребывания в стационаре.
Следует учитывать, что длительный прием кроверазжижающих средств может вызвать неблагоприятные последствия в виде кровотечений, поэтому лицам с повышенным риском подобных осложнений или снижением свертываемости по результатам коагулограммы антикоагулянты назначаются крайне осторожно.
а. Стратегия контроля ритма
Стратегия контроля ритма подразумевает применение фармакологических средств или электрической кардиоверсии для возвращения правильности ритма. При тахисистолической форме аритмии перед восстановлением правильного ритма (кардиоверсия) необходимо снизить ЧСС, для чего назначаются бета-адренобокаторы (метопролол) или антагонисты кальция (верапамил). Кроме того, кардиоверсия требут обязательной антикоагулянтной терапии, ведь сама процедура существенно повышает риск тромбообразования.
Электрическая кардиоверсия
- Прокаинамид;
- Амиодарон;
- Пропафенон;
- Нибентан.
Прокаинамид вводится внутривенно, но вызывает множество побочных эффектов - головную боль, головокружения, гипотонию, галлюцинации, изменения в лейкоцитарной формуле, из-за чего он исключен из перечня препаратов для кардиоверсии европейскими специалистами. В России и многих других странах прокаинамид все еще используется из-за низкой стоимости препарата.
Пропафенон выпускается и в виде раствора, и в таблетированной форме. При персистирующем варианте фибрилляции и трепетании предсердий он не оказывает должного эффекта, а также противопоказан при хронических обструктивных заболеваниях легочной системы и крайне нежелателен для назначения лицам с ишемией миокарда и сниженной сократимостью левого желудочка.

Амиодарон выпускается в ампулах, вводится внутривенно и рекомендован к применению при наличии органических поражений сердечной мышцы (постинфарктные рубцы, например), что немаловажно для основной части пациентов, страдающих хронической сердечной патологией.
Нибентан выпускается в виде раствора для внутривенных инфузий, но может применяться исключительно в палатах интенсивной терапии, где возможен контроль ритма на протяжении суток после его введения, так как препарат способен спровоцировать тяжелые желудочковые нарушения ритма.
Показаниями к фармакологической кардиоверсии считаются случаи, когда фибрилляция предсердий возникла впервые либо пароксизм аритмии протекает с высокой частотой сокращений сердца, влекущей негативную симптоматику и нестабильность гемодинамики, некорригируемые медикаментозно. Если вероятность последующего удержания синусового ритма мала, то от медикаментозной кардиоверсии лучше отказаться.
Фармакологическая кардиоверсия дает наилучшие результаты, если была начата не позднее 48 часов с момента наступления приступа аритмии. Основными средствами при предсердной аритмии, протекающей на фоне застойной сердечной недостаточности, считаются амиодарон и дофетилид, которые не только высокоэффективны, но и безопасны, тогда как применение новокаинамида, пропафенона и других антиаритмиков нежелательно ввиду возможных побочных эффектов.
Наиболее эффективным средством, восстанавливающим ритм при пароксизме фибрилляции предсердий, считается амиодарон. По результатам исследований, при двухлетнем его приеме больными с хронической недостаточностью сердца общая смертность уменьшается почти наполовину, вероятность внезапной смерти - на 54%, а прогрессирование недостаточности сердца - на 40%.
Антиаритмические препараты могут быть назначены на длительное время для профилактики повторных срывов ритма, но в этом случае нужно учитывать высокий риск побочных эффектов наряду с относительно невысокой эффективностью. Вопрос о целесообразности длительной терапии решается индивидуально, а предпочтительны к назначению - соталол, амиодарон, пропафенон, этацизин.
б. Стратегия контроля частоты сокращений
При выборе стратегии контроля частоты сердечных сокращений к кардиоверсии не прибегают вовсе, а назначают препараты, урежающие ритм сердца - (метопролол, карведилол), (верапамил, дилтиазем), амиодарон при неэффективности предыдущих групп.

Результатом выбранной стратегии должен стать пульс не выше 110 в минуту в состоянии покоя. Если симптоматика выражена, то ЧСС поддерживают на уровне до 80 ударов в минуту в покое и не более 110 при умеренных нагрузках. Контроль пульса уменьшает проявления аритмии, снижает риски осложнений, но не предупреждает прогрессирование патологии.
в. Катетерная абляция

При редких пароксизмах фибрилляции предсердий, которые, однако, протекают с выраженной симптоматикой могут быть имплантированы внутрипредсердные кардиовертеры-дефибрилляторы, которые не предупреждают аритмию, но эффективно ее устраняют в случае возникновения.
Профилактика рецидивов аритмии
Профилактика повторных приступов фибрилляции предсердий имеет очень большое значение, так как более, чем в половине случаев аритмия рецидивирует в ближайший год после кардиоверсии, а синусовый ритм удается сохранить лишь у трети пациентов.
Цель профилактического лечения - не только предупредить повторные эпизоды аритмии, но и отсрочить время развития постоянного ее варианта, когда вероятность эмболий, прогрессирования сердечной недостаточности и внезапной смерти существенно возрастает.
Для предотвращения приступа фибрилляции предсердий рекомендованы 3 бета-адреноблокатора - бисопролол, карведилол и метопролол. Для сохранения правильности ритма лучше назначать амиодарон.
В схемы профилактики повторных приступов фибрилляции предсердий включены также гиполипидемические средства (), которые оказывают кардиопротекторное, противоишемическое, антипролиферативное и противовоспалительное действие. У пациентов с хронической ишемической болезнью сердца статины способствуют снижению вероятности рецидива аритмии.
Купирование пароксизма фибрилляции предсердий всегда предпринимается в случае ее первичного возникновения. Для этого проводят кардиоверсию одним из выше описанных способов, назначают медикаментозное лечение антиаритмиками параллельно с антикоагулянтной терапией. Особенно важно применение антикоагулянтов при аритмии, длящейся более двух суток.
На ваш вопрос ответит один из ведущих .
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна , кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным .
Фибрилляция предсердий (мерцательная аритмия) - это наиболее распространенная разновидность нарушения ритма сердечных сокращений. Согласно статистике, ей страдает 1% населения в возрасте до 60 лет и 6% - после 60 лет.
В норме в предсердиях ритмично возникает нервный импульс, который заставляет их сокращаться с частотой 60-90 в минуту. При фибрилляции предсердий в них возникает много хаотичных импульсов, а общая частота сокращений достигает 300-700 в минуту. При этом предсердия не могут нормально проталкивать кровь к желудочкам, из которых она поступает во все крупные артерии.
Во время фибрилляции предсердий желудочки могут сокращаться с нормальной частотой, быстрее или медленнее.
Причины фибрилляции предсердий
Для купирования приступа фибрилляции предсердий вводят антиаритмические препараты. В дальнейшем показан постоянный прием антиаритмических средств для предотвращения возникновения мерцательной аритмии в будущем.
Если приступ мерцательной аритмии продолжается более двух суток, врач назначает препараты, предотвращающие образование тромбов.
При неэффективности медикаментозного лечения проводят хирургическое вмешательство. При помощи эндоскопического оборудования в предсердиях устраняют источник патологических электрических импульсов. Затем устанавливают кардиостимулятор.
Параллельно проводят лечение основного заболевания, которое привело к развитию мерцательной аритмии.
Прогноз
Больные с приступами фибрилляции предсердий в 1,7 раз чаще погибают от заболеваний сердечно-сосудистой системы. Если возникает тромбоз сосудов, то прогноз ухудшается. Правильно подобранное медикаментозное лечение и установка кардиостимулятора помогают существенно улучшить качество жизни и увеличить ее продолжительность.
Профилактика
Риски фибрилляции предсердий можно снизить, если вовремя лечить заболевания сердца и вести здоровый образ жизни: бороться с избыточной массой тела, проявлять физическую активность, правильно питаться.
